L’autodiagnostic – Épisode 2. : Quelle fiabilité ?
Avertissements de contenu : Mention de violences médicales et d’errance médicale
Cet article est la retranscription de cette vidéo :
Introduction
Bonjour et bienvenue sur ma chaîne c’est H Paradoxæ, et aujourd’hui on se retrouve pour le deuxième épisode de ma série sur l’autodiagnostic. Pour celleux dont ce serait la première arrivée sur mon chaîne, bienvenue, je m’appelle Alistair, je suis handicapé, et sur ce chaîne, je fais principalement des vidéos de vulgarisation sur des enjeux liés au handicap.
Récemment j’ai commencé une série sur l’autodiagnostic, l’objectif étant d’aborder ce phénomène un peu en profondeur pour en comprendre les tenants et les aboutissants.
Dans l’épisode précédent j’ai abordé ce qu’est en autodiag, quels sont les paramètres qui créent un besoin d’autodiag, par quel processus ont abouti à un autodiag, et quelle utilité peut avoir l’autodiag. Il y a un certain nombre de points que j’ai détaillé dans l’épisode précédent et que donc je ne détaillerai pas plus ici.
Aujourd’hui l’objectif ça va être de répondre à une question centrale autour de l’autodiagnostic : Est-ce que ça marche ? Est-ce que, en général, quand une personne s’autodiagnostique elle tombe juste ou elle se trompe ?
Avant toute chose je tiens à vous dire que j’ai cherché des études sur le sujet et que… je n’ai pas trouvé grand-chose. En tout cas je n’ai pas trouvé de recherche générale sur l’autodiagnostic. Ce qui est assez logique en fait, parce qu’on peut s’imaginer que la fiabilité de l’autodiagnostic n’est pas la même d’un diagnostic à l’autre, et que les enjeux peuvent être différents. Donc si jamais vous tombez sur des études statistiques intéressantes, n’hésitez pas à me les communiquer dans les commentaires, mais pour aujourd’hui je ne vais pas pouvoir me baser sur des chiffres établis scientifiquement pour répondre à cette question.
Donc voilà ce que je vous propose de faire : mon objectif avec cet vidéo c’est d’essayer de comprendre quels sont les paramètres qui font qu’un diagnostic est fiable, et de voir si ces paramètres on les retrouve dans l’autodiagnostic ou pas. Ça ne nous permettra pas d’aboutir à des chiffres exacts sur la fiabilité de l’autodiagnostic, mais je pense que ça peut permettre de comprendre réellement quels sont les enjeux de cette pratique, quels en sont les vrais risques et aussi les vrais points forts.
Avec ces données-là vous pourrez tirer les conclusions que vous voulez, mais au moins vous le ferez sur des faits un peu plus larges et un peu plus exacts.
Comme la rédaction de cet vidéo a impliqué pour moi de travailler avec un certain nombre de notions médicales un peu pointues, et par souci d’équilibrer les points de vue, j’ai été aidé par Igor Thiriez, un médecin psychiatre, qui a accepté d’en relire le script pour faire quelques retours et quelques corrections.
J’en profite du coup pour vous mettre le lien de son site dans les annexes en bas de cet article parce qu’il fait des fiches sur différents symptômes, différents diagnostics, et différents traitements qui sont très claires et très intéressantes, donc je vous conseille vivement d’y jeter un coup d’œil.
Avant de nous y mettre enfin, je tiens à faire encore un mini point de vocabulaire. Dans cet vidéo je vais parler de médecins spécialistes et de médecins spécialisé·es : ce ne sera pas la même chose !
Les médecins spécialistes sont des médecins qui ne sont pas généralistes. Par exemple une psychiatre est une médecin spécialiste en psychiatrie, un rhumatologue est un médecin spécialiste en rhumatologie, etc.
Quand je vais parler de médecins spécialisé·es ici je parlerai de médecins qui sont spécialisés ou particulièrement renseigné·es sur un diagnostic précis. Par exemple une psychiatre spécialisée dans l’autisme, un rhumatologue spécialisé dans la spondylarthrite ankylosante, etc.
Maintenant assez blablaté, on s’y met !
Partie 1 : Le processus diagnostic
Déjà : comment on pose un diagnostic ?
En très très gros on peut résumer la fiabilité d’un diagnostic à trois facteurs. Ou plutôt 2 facteurs + 1 facteur.
Globalement il s’agit d’avoir d’un côté des connaissances sur les symptômes et les signes d’une personne, et de l’autre sur les maladies. Donc : quelles maladies existent, quelles sont leurs symptômes et signes, lesquels se ressemblent ou pas, quels tests on doit faire pour diagnostiquer une maladie, etc.
L’idée étant que plus tu as de connaissances dans ces deux domaines plus tu vas réussir à faire matcher les symptômes et signes d’une personne et les maladies de manière précise et fiable.
Bien évidemment ces deux paramètres interagissent parce que par exemple mieux tu connais une maladie, et plus tu pourras prescrire à une personne des tests qui te permettront de mieux connaître ses signes. Et inversement face à un faisceau de symptômes et signes qui fait penser à une maladie que tu ne connais pas trop, tu peux te renseigner sur cette maladie et améliorer les connaissances là-dessus.
Mais basiquement, même si c’est simplifié, on peut dire que les chances qu’un diagnostic soit juste se situent au croisement des connaissances entre les symptômes et signes d’un côté, et les maladies de l’autre.
Je précise au passage qu’ici il faut entendre le terme maladie au sens large. Dans certains diagnostics on parlera plutôt de conditions ou de troubles que de maladies mais si je devais dire tous les mots possibles à chaque fois on s’en sortirait plus donc pour aujourd’hui on va se permettre ce raccourci.
Dans un monde purement rationnel on pourrait en rester là mais par-dessus ces paramètres se rajoute un troisième qu’on va vulgairement nommer « les biais cognitifs ». Basiquement il s’agit juste de dire qu’on est toustes des êtres humains, avec une culture et émotion, et que du coup on n’agit pas de manière 100 % rationnelle. Donc que des fois même en ayant les bonnes connaissances et des bons savoir, on arrive à des conclusions qui sont erronées.
Ca c’est ce qui fait qu’un diagnostic peut être posé avec plus ou moins de précision, mais concrètement comment ça se passe ?
1.1 Les symptômes et les signes
Pour ce qui est de connaître les symptômes et les signes on va avoir plus ou moins trois catégories : les symptômes au sens médical du terme pas au sens commun, les signes cliniques et les signes paracliniques.
Les symptômes c’est ce dont la personne se plaint. Un exemple parfait c’est la douleur. La douleur ça ne se voit pas, ça ne se mesure pas, c’est juste la personne qui la ressent et qui peut dire « J’ai mal. » D’autres exemples ça peut être par exemple la fatigue, l’anxiété, les vertiges, etc.
Les signes cliniques c’est ce qui va se voir à l’examen médical. Donc par exemple une articulation qui bouge pas normalement, un membre qui est gonflé, des plaques rouges, etc.
Et enfin les signes paracliniques, c’est ce qui va se voir aux examens complémentaires. Donc : les radios, les échographies, les IRM, les scanners, les prises de sang, les prises d’urine, les tests génétiques… vous voyez le concept.
1.2 Les maladies et les diagnostics
Pour ce qui est de connaître et de classifier les maladies on va aussi retrouver deux grandes catégories.
D’un côté on va avoir des maladies qui ont des signes spécifiques, c’est à dire des signes cliniques ou paracliniques qui prouvent que la maladie est là. Par exemple pour le VIH on fait une prise de sang et, si elle est faite dans de bonnes conditions évidemment, soit il y a le VIH dedans et on sait que tu l’as, soit il n’y a pas le VIH dedans et on sait que tu l’as pas. (Sauf si la personne a un traitement contre le VIH mais auquel cas elle ne fait pas une prise de sang pour savoir si elle l’a et c’est pas le sujet qui nous intéresse ici.)
Et de l’autre côté on va avoir des maladies pour lesquelles il n’existe pas de test de ce genre. En général dans ce cas le diagnostic va être basé sur une liste de symptômes signes cliniques et/ou signes paracliniques, et à partir d’un certain nombre de symptômes sur la liste on considère que la personne a la maladie.
Des fois ce sont des listes simples par exemple dans le DSM-V, qui est un manuel de diagnostic en psychiatrie, on considère qu’une personne a un trouble addictif si elle a deux symptômes sur une liste de onze. Et plus elle a de symptômes, plus le trouble est grave.
Et des fois ce sont des listes plus complexes, par exemple pour le SEDh, le Syndrome d’Ehlers-Danlos hypermobile, selon les critères de New-York, il y a trois critères, et il faut les trois pour avoir un SEDh. Mais chaque critère est lui-même une liste donc dans le critère 2 il y a trois critères : A B et C et il en faut au moins deux pour valider le critère 2. Mais chacun est aussi divisé ! Donc pour avoir le critère A du critère 2 il faut au moins 5 signes dans une liste de 12.
Le deuxième cas arrive plutôt pour des maladies qui sont diverses et qui sont définies par cette diversité-là. Donc il ne suffit pas juste d’avoir beaucoup de symptômes mais il faut aussi que les symptômes soit variés pour que la maladie soit diagnostiquée.
Tout ceci étant dit, il est important de prendre en compte que les diagnostics ce sont des classifications, pas des réalités absolues, et pareil pour les signes. Ce qu’on considère comme étant pathologiques ou pas, comme relevant d’un diagnostic ou d’un autre, évolue au cours du temps. Il y a des diagnostics qui n’existait pas et ont été créés. Il y a des diagnostics qui existaient et ont disparus. Il y a des diagnostics qui existaient, existent toujours, mais ont vu leurs critères diagnostiques évoluer au cours du temps.
Il y a aussi un certain nombre de diagnostics, plutôt dans la deuxième catégorie, pour lesquelles plusieurs systèmes de diagnostic coexistent au même moment. C’est pour ça que tout à l’heure j’ai dit « Les troubles addictifs, selon le DSM V », « Le SEDh, selon les critères de New York » parce que ce ne sont pas les seuls critères sur lesquels on peut se baser pour poser ces diagnostics-là, et que les différents critères ne sont pas toujours compatibles entre eux.
Pour donner un exemple concret, j’ai officiellement un diagnostic de HSD, c’est-à-dire un Trouble du Spectre de l’Hypermobilité, mais si une personne dans ma famille a un jour un diagnostic de SEDh, mon diagnostic de HSD se transformera automatiquement en diagnostic de SEDh parce que du coup je gagnerai un point dans la liste de critères diagnostiques, et j’en aurai assez pour les critères de New-York. J’aurai donc une maladie différente, alors que ma situation, mes difficultés, mes symptômes, mes signes cliniques et paracliniques, n’ont absolument pas changé. Et si j’avais passé mon diagnostic chez d’autres médecins qui utilisent d’autres classifications, j’aurais peut-être déjà un diagnostic de SEDh, parce que ces classifications-là comptabilisent des symptômes que j’ai, mais qui ne sont pas comptabilisés par les critères de New-York.
Tout ça ne veut pas dire que les diagnostics c’est n’importe quoi et que ça dit tout et son contraire, mais ça veut dire en revanche que quand on se penche sur la question du diagnostic on ne peut pas faire comme si c’était des catégories naturelle et 100 % précises. Les diagnostics ce sont des boîtes que l’on pose sur une réalité qui est souvent plus complexe et nuancée que ça. Ça reste utile, mais il faut le prendre pour ce que c’est, c’est tout.
1.3 Les biais cognitifs
Je suis pas sûr de pouvoir être exhaustif mais j’ai fait une liste de 8 types de biais qui, je pense, peuvent fausser le processus de diagnostic.
Je ne vais pas tout de suite expliquer comment concrètement ça peut se manifester, parce que je le ferai dans la deuxième partie de cette vidéo, donc si jamais ça vous paraît un peu flou et abstrait, ne vous inquiétez pas ce sera plus clair après.
Je précise également qu’il s’agit de biais cognitifs qui peuvent mener à poser un diagnostic qui est faux, et/ou à infirmer un diagnostic qui est juste. Parce que les deux sont des erreurs diagnostiques, et les deux posent problème.
1 L’effet Barnum
Qui est le fait de prendre une description vague comme s’appliquant spécifiquement à nous.
2 Tout ce qui concerne les biais de confirmations, effet de halo, effet de retour de flamme, effet de confirmation d’hypothèse, etc.
Qui sont tout ce qui se rapporte au fait de se focaliser sur les sources qui confirment notre hypothèse, d’écarter les sources qui infirment notre hypothèse, de retourner les sources qui vont contre notre hypothèses pour en fait la confirmer, bref : de faire des recherches qui sont biaisées pour toujours confirmer notre hypothèse de départ.
3 Les effets de disponibilité et d’ambiguïté
Qui font en gros qu’on va privilégier L’information qu’on a déjà, et privilégier les hypothèses sur lesquelles on a déjà de l’information.
4 L’effet Dunning-Kruger
Qui fait que les personnes moins compétentes dans un domaine sont celles qui surestiment le plus leurs compétences et que globalement tout le monde se pensent meilleure que la moyenne.
5 L’erreur fondamentale d’attribution
Qui désigne le fait d’accorder plus d’importance à des facteurs internes à la personne qu’à ses propos. Notamment ça va être le fait de juger de la probabilité d’une hypothèse par l’assurance de la personne qui l’explique, plutôt que par les faits et les preuves.
6 Le biais de représentativité
Qui pousse à penser qu’un individu est représentatif de la population moyenne, ou qu’un exemple la valeur de règle.
7 Le biais d’optimisme
Qui peut se résumer en gros à « Ça n’arrive qu’aux autres. »
8 Tout ce que je vais vulgairement nommer « les biais sociaux ».
Donc le racisme, la misogynie, la grossophobie, etc.
Conclusion de la Partie 1
Pour poser un diagnostic on a besoin de deux types de connaissances : d’un côté la connaissance du patient, de ses signes, de ses symptômes, de ses difficultés, etc. De l’autre la connaissance des différentes maladies existantes et de leurs critères diagnostiques. Et après ça, ces connaissances ou leur mise en relation peuvent être altérés par divers biais cognitifs.
C’est en gros l’équation qui fait qu’un diagnostic ou l’infirmation d’un diagnostic est plus ou moins fiable.
Partie 2 : Comparaison des deux formes de diagnostic
Comment ces paramètres-là se retrouvent dans l’autodiagnostic ou le diagnostic officiel ?
Comme dans l’épisode précédent je vais utiliser le terme « diagnostic officiel » pour parler des diagnostics qui sont posées par le corps médical.
Pour répondre à cette question on va reprendre chacun des points qu’on a évoqué dans la partie 1, et regardez dans quelle mesure, d’un côté les patients, et de l’autre les médecins, y ont accès (ou ils sont sujets dans le cas des biens cognitifs).
2.1 Les symptômes et les signes
Pour ce qui est des symptômes il est évident que la personne malade aura accès à plus d’informations sur ses symptômes que ses médecins parce que… bah c’est la définition d’un symptôme : c’est quelque chose que le malade ressent. Du coup les symptômes vont être plutôt identifiés et identifiables par les malades, c’est le principe du symptôme.
Pour ce qui est des signes cliniques, pour un certain nombre ça va être des choses qui sont visibles et qui sont vérifiables par la personne elle-même. Par exemple pour un diagnostic de SEDh ou de HSD, un des signes cliniques c’est : « Est-ce que vous pouvez toucher votre avant-bras avec votre pouce ? » Oui je peux, pas besoin d’un médecin pour vérifier ça. Mais il y a aussi des signes cliniques qui ne sont généralement pas vérifiables tout seul. Par exemple on peut difficilement regarder son propre tympan.
Globalement, ça va pas mal dépendre des diagnostics et de leurs signes. Il y a des choses qui vont être tout à fait vérifiable par les personnes elles-mêmes, et d’autres pas du tout.
Pour ce qui est des signes paracliniques, là par définition à l’inverse du symptôme ça va être des choses qui sont observables par le corps médical.
Même si on peut supposer la présence de certains signes paracliniques juste via les symptômes et les signes cliniques, c’est l’examen complémentaire qui va le confirmer. Par exemple quand j’ai fait mon diagnostic d’endométriose, on savait que c’était probablement ça à cause des symptômes et des signes cliniques, comme par exemple… les douleurs et les hémorragies, mais c’est l’IRM qui a permis de confirmer : « Ah oui oui, vous avez bien un bout d’utérus dans ce ligament. »
Il reste possible pour un patient de voir des choses dans les résultats. Moi j’ai des radios de fracture, quand je les regarde je peux dire qu’il y a une fracture, mais il faut l’intervention du personnel médical pour réaliser l’examen, et dans un certain nombre de cas pour en interpréter les résultats.
Donc pour tout ce qui est de la connaissance des malades, qui a accès à quelles informations va vraiment dépendre des diagnostics.
Pour donner un peu des exemples qui viennent de mon expérience personnelle, quand j’ai fait mon autodiagnostic d’autisme je l’ai basé sur 20 ans d’expérience de vie. Alors que mon diagnostic officiel a été basée sur 4h de discussions avec des psys, et il n’y a rien qu’iels m’aient dit ou qu’iels m’aient demandé ou qu’iels aient marqué dans leurs comptes rendus, que je n’avais pas identifié et nommé moi-même. Donc clairement mon autodiag d’autisme est basé sur beaucoup plus d’informations au niveau symptomatologie que mon diagnostic officiel.
A l’inverse, pour ma discopathie moi le seul truc que je savais c’est « J’ai mal là. » Et c’est ma généraliste qui a vu les signes cliniques et la personne qui m’a fait passer une radio qui a vu les signes paracliniques qui ont permis d’établir le diagnostic. Pour le coup en l’occurrence moi en tant de patient j’avais très peu d’informations sur les signes que montrer mon corps, et qui étaient nécessaires au diagnostic.
Et évidemment il y à toutes les possibilités entre ces deux extrêmes ! Par exemple mon diag de HSD a été basée sur 19 symptômes et signes : 8 que je savais pas du tout que j’avais, 5 que je savais que j’avais mais que les médecins ont pu vérifier, et 6 que moi seul pouvais savoir si je les avais ou pas.
Et comme je le détail dans l’épisode précédent, il ne faut pas oublier que beaucoup d’autodiag se basent sur des choses observées par des médecins. Parfois il y a des signes qui sont identifiés par le corps médical sans qu’iels posent de diagnostic dessus, et la personne va s’autodiag via ces signes-là. Donc ce n’est pas parce que certains signes sont identifiables et visible uniquement par le corps médical, qu’ils ne peuvent pas participer à des autodiags.
2.2 Les maladies et les diagnostics
Spontanément on va partir du principe que les médecins ont plus de connaissances médicales que les autres et… c’est pas complètement faux évidemment, mais ça dépend un peu de quoi on parle. Un·e médecin va effectivement avoir des compétences médicales qui sont globalement plus larges que celles d’une personne qui n’est pas médecin du tout. Iel va avoir des connaissances plus approfondies et plus large… d’une manière générale, et c’est là que se joue toute la question parce qu’un certain nombre de diagnostics de maladies chroniques qui causent des handicaps ne rentre pas dans ce socle général-là.
Par exemple moi quand j’ai dit à ma médecin que je pensais avoir un SEDh ou quelque chose d’approchant, elle m’a dit « Non je pense pas que ce soit ça, moi j’ai des patients avec un SED, ils ont telle malformation graves que vous n’avez pas, vous le sauriez, donc je pense que c’est pas ça. » Et je me suis rendu compte tout de suite en l’écoutant que les symptômes dont elle parlait c’était ceux pour une autre forme de SED, mais elle n’avait pas l’air de savoir qu’il y avait plusieurs formes de SED en fait. Et manifestement elle n’était pas au courant des procédures diagnostiques pour le SEDh parce que j’ai eu besoin de lui expliquer de quel genre de lettre j’avais besoin, pour faire quels tests, et pour aller les faire où. Et ça c’est l’expérience d’absolument toutes les personnes avec des SEDh que j’ai rencontré dans ma vie, ce n’est pas une exception !
Théoriquement ça ne devrait pas forcément être un problème parce que les médecins généralistes leur travail quand quelque chose sort de leurs compétences, c’est de te rediriger vers un docteur spécialiste. Par exemple un oncologiste pour les cancers, un rhumatologue pour les rhumatismes, etc. Mais dans la pratique il y a deux problèmes.
Le premier problème c’est qu’il faut que tan généraliste et assez de connaissances pour : 1 repérer qu’il y a une maladie tout court et 2 pouvoir te rediriger vers la bonne spécialité.
Par exemple le SEDh c’est une maladie génétique, mais dont on ne connaît pas le gène, donc ça ne sert à rien de nous rediriger vers des services de génétique : iels ne peuvent rien pour nous. Pourtant j’ai connu plusieurs personnes avec un SEDh qui ont vécu ça de la part de leur généraliste, parce que leur généraliste ne connaissait pas assez bien le SEDh pour pouvoir les rediriger correctement.
Et ça c’est quand les généralistes redirigent tout court ! Parce que la majorité des personnes malades chroniques ou handicapées ont rencontré des médecins qui leur ont tout simplement dit : « Non vous n’êtes pas malade du tout. »
Le deuxième problème c’est que les spécialistes ont aussi des compétences très limités.
Moi dans mon parcours j’ai vu une rhumatologue, donc quelqu’un dont la spécialité c’est de diagnostiquer et de traiter les douleurs articulaires. C’est vraiment tout le concept de sa discipline. Et elle a constaté que j’étais hyperlaxe, elle l’a marqué dans son compte-rendu, mais à aucun moment elle a dit « Ah bah peut-être que vous devriez vous faire tester pour telle maladie qui cause des douleurs articulaires comme les vôtres et de l’hyperlaxité. » Donc soit elle n’avait pas connaissance de l’existence du SEDh ce qui quand même craint, de ne pas connaître une maladie même pas rare en lien avec ta spécialité, soit elle en avait connaissance et elle n’a rien dit… ce qui serait encore pire.
Et encore une fois ce n’est pas rare du tout ! Pareil avec mon kiné quand je lui ai parlé de mon diagnostic, il m’a dit « Ah oui j’en ai entendu parler une fois. J’ai eu une demi-heure de cours dessus… en cinq an. » Mais au moins lui a eu l’honnêteté de reconnaître son ignorance et de faire des recherches sur le sujet donc je ne le blâme pas du tout. Cœur sur lui.
La vérité c’est que s’il est évidemment vrai que je m’y connais moins en médecine d’une manière générale que les médecins, sur mes diagnostics spécifiques j’ai plus de connaissances que pas mal d’entre eux, parce que ceux-ci ne sont pas du tout approfondis dans les cursus de formation. J’ai même régulièrement des élèves en psychologie ou en psychiatrie qui me contactent pour me dire que leurs profs utilisent mes vidéos pour expliquer l’autisme en cours, c’est vous dire !
Il y a des maladies qui sont bien plus connues et bien plus enseignées que les autres, et généralement elles vous seront diagnostiquées assez vite, pour peu que les médecins croient que vous êtes malade évidemment. Mais il y a aussi tout un tas de maladies pas nécessairement rare d’ailleurs que les médecins connaissent très mal. Et quand un médecin n’a même pas idée de l’existence d’une maladie, dans ton parcours diagnostic il va avoir du mal à te rediriger vers les bons spécialistes. Et dans ces maladies-là, les malades ont du coup souvent bien plus de connaissances médicales sur ce diagnostic précis que les médecins qui ne sont pas spécialisés.
Je vous mettrai dans les annexes en bas de l’article un article du professeur Hamonet qui est un médecin spécialisé dans le SEDh et qui témoigne que la plupart des patients qui viennent le voir pour un diagnostic ont en fait trouvé ce diagnostic sur internet en faisant leurs propres recherches et que les médecins qu’iels ont consulté auparavant ne connaissaient pas du tout la maladie.
Quand les médecins généralistes et les médecins spécialistes non-spécialisés dans ce diagnostic en particulier ont trop peu de connaissances pour rediriger efficacement leurs patients, l’autodiagnostic et le fait pour la personne elle-même de formuler la demande de passer tel genre de test, pour tel genre de diagnostic, ou de voir tel professionnel, est souvent la seule manière pour se retrouver en face de médecins effectivement compétent sur le sujet.
Par ailleurs, s’il est tout à fait vrai que les médecins ont accès à des lieux d’information auxquelles nous malades n’avons pas accès, l’inverse est vrai aussi.
Les groupes de patients sont parfois de très bons lieux d’information. Par exemple j’ai fait partie d’un groupe de discussion entre hommes trans avec un SEDh et nous avons des connaissances, notamment sur l’impact de la prise de testostérone sur les symptômes du SEDh, que les médecins n’ont pas, parce qu’il n’y a pas de recherches à ce sujet et que les lieux de création de connaissances empiriques comme celui-là ne sont pas ouverts aux médecins.
Pour résumer, il est évident que le corps médical a accès à des sources d’information et à une quantité d’informations qui, dans sa globalité est plus grande que ce à quoi ont accès les malades, ce qui leur donne un avantage non négligeable pour diagnostiquer des pathologies connues et courante. Mais dans les maladies où seuls quelques médecins spécialisés ont suffisamment de connaissances pour poser des diagnostics, les médecins non spécialisés ont souvent trop peu d’informations pour pouvoir rediriger correctement les malades, qui du coup sont obligé·es de se renseigner plus que leurs médecins pour pouvoir demander à voir des médecins spécialisés. Et les malades ont également un accès privilégié à des sources de savoir empirique qu’ils créent par eux-mêmes, seuls ou en communauté, et qui peuvent s’avérer très précieuses dans des maladies ou la recherche médicale n’est pas encore très fournie.
2.3 Les biais cognitifs
Alors celui-là c’est évidemment un des grands sujets de débat sur l’autodiagnostic, mais qu’en est-il ?
Je vais reprendre la liste de biais cognitifs qu’on a établi dans la partie 1 et essayer de voir si, d’un côté les malades et de l’autre les médecins, peuvent en être victime ou pas.
1 L’effet Barnum
Je commence par celui-là parce que c’est celui dont on nous parle le plus, et c’est la seule raison pour laquelle j’en parle parce qu’en fait il ne s’applique absolument pas ! Ni dans le cas d’un diagnostic officiel, ni dans le cas d’un autodiagnostic.
L’effet Barnum s’applique uniquement à des définitions qui sont floues. Par exemple : « Vous êtes de nature autonome et indépendante mais vous aimez quand même être entouré·e des gens qui vous sont chers. » ça c’est flou. Ça dit tout et son contraire, tout le monde va plus ou moins se retrouver dedans et se dire « Ah oui c’est moi ».
Mais « Est-ce que vous pouvez toucher votre avant-bras avec votre pouce ? » ce n’est pas flou. « Est ce qu’il vous arrive régulièrement de pleurer ou de hurler pour des raisons que les autres trouvent dérisoires ? » ce n’est pas flou. « Est-ce que vous faites souvent des cauchemars ? » ce n’est pas flou.
Les symptômes et les signes médicaux ne sont pas flous et ne sont donc pas susceptibles d’être à l’origine d’effets Barnum.
2 Tout ce qui tourne autour des biais de confirmation, effet de halo, biais de confirmation d’hypothèse, effet autour de flammes, etc.
Ces biais là on va les retrouver à la fois chez les malades et les médecins, dans les deux sens.
Chez les malades il est effectivement possible d’envisager un diagnostic pour soi et de se retrouver avec un biais de confirmation. Par exemple en ne considérant comme étant des sources fiables que les articles qui vont dans le sens de notre autodiagnostic.
Mais de la même manière, et c’est très courant je l’avais beaucoup plus développé dans la vidéo précédente, on va retrouver des biais de confirmation dans l’autre sens. Avec des personnes qui sont persuadées qu’elles ne sont pas malades. Par exemple lire un article sur un handicap, se retrouver dedans et se dire : « Non mais c’est sûrement un mauvais article qui est fait pour que tout le monde se reconnaisse dedans, moi je n’ai pas du tout ça. » Ici la source ne confirme pas l’hypothèse de base qui est « Je ne suis pas handicapé·e. » et donc elle est rejetée comme non fiable.
Et on va retrouver exactement ces deux mêmes phénomènes chez les soignants.
Ma généraliste m’a dit plein de fois « Vos douleurs sont sûrement liées à l’anxiété. » Je lui ai donc expliqué que je n’avais pas de troubles anxieux depuis des années, j’en avais eu, je savais ce que c’était, je n’en avais plus. Et je lui ai amené des graphiques détaillés sur plusieurs mois qui montraient que mes pics de douleur étaient toujours aux moments où j’avais marché, ou le lendemain, et jamais fluctuant en même temps que mes niveaux d’anxiété. Ce à quoi elle m’a répondu : « Ah oui mais peut-être que justement votre anxiété elle ne se manifeste plus comme de l’anxiété, mais comme de la douleur. C’est pour ça que vous n’êtes plus anxieux, mais que vous avez mal. » Ici on a un effet retour de flamme : elle a une hypothèse, je lui montre une source qui montre l’inverse, et elle retourne ma source pour faire comme si elle confirmait son hypothèse de base.
Et inversement on va retrouver beaucoup de médecins qui vont dire : « Mais non vous n’êtes pas du tout malade. », tout simplement en niant l’existence des symptômes de leur patientèle chronique, et en prenant en même temps tous les petits signes qui peuvent montrer qu’ils ont raison comme : « Mais vous avez des amis donc vous voyez bien vous n’êtes pas autiste. » ou « Vous avez marché jusqu’ici donc c’est bien la preuve que vous n’avez pas de douleurs chroniques. »
3 Les effets d’ambiguïtés et de disponibilité
Un peu dans la même veine que le point 2, ça va toucher les malades et les professionnels, dans les deux sens.
En gros il s’agit de dire qu’on va toujours chercher ce qu’on connaît déjà.
Ça peut être un risque par exemple pour des malades qui ont d’autres proches malades, et donc ils connaissent bien les maladies en question et vont faire principalement des recherches autour de cette hypothèse et passer à côté de maladies qui leur sont moins proches et qu’ils connaissent moins bien.
Et comme on l’a mentionné plutôt, de la même manière, les médecins vont avoir tendance à tester leurs patients pour des maladies qu’ils connaissent bien, sans forcément faire des recherches pour essayer de trouver autre chose quand cela ne suffit pas.
4 L’effet Dunning-Kruger
Il s’agit d’une courbe qui ressemble à ça :

Au début de nos recherches sur un sujet on va très vite penser qu’on a de l’expertise, alors que pas du tout. Et plus on se renseigne sur le sujet et moins on surestime nos compétence, jusqu’à éventuellement à un moment donné atteindre un point d’équilibre, voire parfois même commence à sous-estimer notre expertise.
On en reparlera dans l’épisode suivant mais c’est entre autres pour ça qu’il est important de prendre son temps avec l’autodiagnostic, pour être sûr qu’on n’est pas juste en train de prendre la confiance sur quelque chose de nouveau.
Je n’avais pas l’impression que ce soit vraiment un biais qui concerne les professionnels de santé parce que moi je n’en avais pas été témoin, et je n’en avais pas particulièrement entendu parler mais Igor Thiriez m’a affirmé que si si, c’était bien le cas, en lisant mon script, et du coup je vais vous lire directement la correction qu’il n’a fait, ce sera plus simple :
« Oh que si ! Je ne compte plus le nombre de fois où je me suis laissé avoir après avoir lu un bouquin sur un sujet que je connaissais peu ou très mal. Comme les médecins ne peuvent pas être experts dans tous les domaines, chaque domaine pour lequel ils ne sont pas experts les exposent à l’effet Dunning-Kruger. J’ai vu plein de collègues revenir de formation non-qualifiante d’une journée ou deux et se la péter sur les sujets concernés, tout en disant des conneries plus grosses qu’eux. C’est encore plus flagrant pour les sujets sur lesquels les autres sont à la masse. J’ai surestimé pendant des années mes compétences en pharmacoposie parce que mes collègues étaient tous nuls, et venait me demander mon avis sur tout et n’importe quoi. Or je suis loin, ultra loin, d’avoir les connaissances d’un pharmacologue ou d’avoir validé un diplôme ou une formation sur le sujet ! »
J’ajouterai aussi qu’il peut y avoir un effet qui lui est plus lié à un effet de statut ou d’autorité, où le médecin va forcément se considérer comme plus sachant que sa patientèle parce qu’il est médecin. Et que du coup tout conflit entre ses connaissances de médecins et l’expérience de ses patients va pour lui être un signe que ses patients mentent ou se trompent. Par exemple dans le cas où un patient dit « Ce médicament aggrave mes symptômes. » et que le médecin lui répond : « Ah non moi je sais que ce médicament doit être efficace, donc sûrement vous vous trompez et vous mentez. »
5 L’Erreur fondamentale d’attribution
Celle-ci pour le coup elle affecte plutôt les médecins. Il va s’agir notamment du fait de penser que si un patient n’affirme pas ces symptômes de manière très affirmative, alors ça veut dire que ce n’est sûrement pas si grave que ça, voire qu’il n’a rien.
Or il est assez difficile de dire à un médecin « J’ai très mal ici, j’en suis absolument sûr·e. » Surtout quand nos symptômes sont souvent niés par le corps médical. D’autant plus que les patients avec des douleurs chroniques ont souvent des difficultés à estimer si une douleur est vraiment intense ou pas, parce que pour ça il faut un repère de normalité… que l’on n’a jamais vécu.
On peut retrouver aussi le phénomène inverse, où l’on ne va pas croire un patient parce qu’il est trop calme et trop posé. Par exemple plutôt que de privilégier les faits : le patient a très mal, son épaule fait une tronche bizarre, c’est sûrement une luxation. On va se concentrer sur la tête du patient : il n’a pas l’air si mal que ça, donc sûrement qu’il n’a pas si mal que ça, donc sûrement que ce n’est pas une luxation. Et encore une fois c’est un problème courant pour les personnes qui ont des douleurs chroniques, parce que forcément bah… on s’habitue.
On peut aussi voir le même genre de phénomène avec des patients trop « émotifs », et du coup ce ne serait pas sincère, ou forcément ils exagèrent, etc.
Bref, si tu es trop calme et que tu es trop sûr de toi : tu as sûrement pas si mal que ça, si tu es trop incertain : tu as sûrement pas si mal que ça, si tu es trop émotif : tu as sûrement pas si mal que ça. On ne gagne jamais.
6 Le biais de représentativité
Quelle que soit la personne qui y est sujet, malade ou professionnel de santé, c’est généralement un biais qui va tendre à infirmer un diagnostic sur la base de : « Je connais quelqu’un avec cette maladie, et toi tu ne lui ressemble pas, donc sûrement tu n’as pas cette maladie. » Un médecin peut dire ça une personne, tout comme une personne peut penser ça à propos d’elle-même.
Ce biais ne va généralement pas donner de mauvais diagnostics, mais plutôt une absence ou un refus de bon diagnostic.
7 Le biais d’optimisme
Le biais d’optimiste ne concerne que l’opinion qu’une personne a d’elle-même. « Oui les personnes handicapées existent c’est vrai, mais sûrement pas moi. »
On voit aussi souvent une espèce de « biais d’optimisme par procuration » si je puis dire. Où par exemple une personne va se dire : « Oui c’est vrai qu’il y a des parents qui ont des enfants handicapés, mais sûrement pas moi. », et du coup nier le diagnostic de leurs enfants, et ralentir ou empêcher la démarche diagnostique.
Encore une fois il s’agit plutôt d’un biais qui entraîne une absence ou un retard de diagnostic, qu’un diagnostic erroné.
8 Les biais sociaux
Encore une fois on va en retrouver chez les malades comme chez les professionnel·les.
Chez les malades il s’agira surtout d’une question de représentation. Une femme va avoir plus de mal à s’imaginer pouvoir être concernée par un handicap si ce handicap n’est représentée que par des patients hommes par exemple.
Chez les professionnels on peut retrouver le même genre de problème, mais pas uniquement. Par exemple dans l’autisme les garçons et les hommes sont beaucoup plus diagnostiqués que les filles et les femmes : et pour cause, on représente plus les garçons que les filles autistes, les hommes que les femmes autistes. On recherche plus sur le sujet, les professionnels ils font plus attention, etc.
Mais il y a aussi un phénomène de biais dans l’appréciation des symptômes. Pour les douleurs chroniques notamment on va beaucoup retrouver des biais misogynes et racistes. « Les femmes sont des chochottes, elles se plaignent facilement, et du coup une femme qui dit qu’elle a mal n’a sûrement pas si mal que ça. » Dans la même veine, il y à ce qu’on appelle « le syndrome méditerranéen » qui est un biais raciste qui consiste à penser que les personnes noires et arabes, et encore une fois notamment les femmes, se plaignent beaucoup et ont généralement moins mal que ce qu’elles disent.
Ces biais mènent donc à une certaine sous-estimation des symptômes chez certaines populations, et donc à des retards des absences de diagnostic.
Synthèse
Bon. Maintenant qu’on a dit tout ça, essayons de synthétiser nos données.
Comme je l’ai dit au début de cette vidéo, je n’ai pas trouvé de sources scientifiques qui permettent d’affirmer « L’autodiagnostic, c’est fiable à tant de pourcent. » Donc globalement on n’a pas de chiffres fiables sur le sujet, et toute personne qui vous en donne, si elle n’a pas de source bien solide, est en train de vous entourlouper.
Mais en basant sur tout ce que je viens de dire dans cette vidéo je pense que je peux quand même tirer deux trois petites conclusions.
S.1 Différents types de diagnsotics
On peut globalement classer les diagnostics dans un graphique à deux variables.
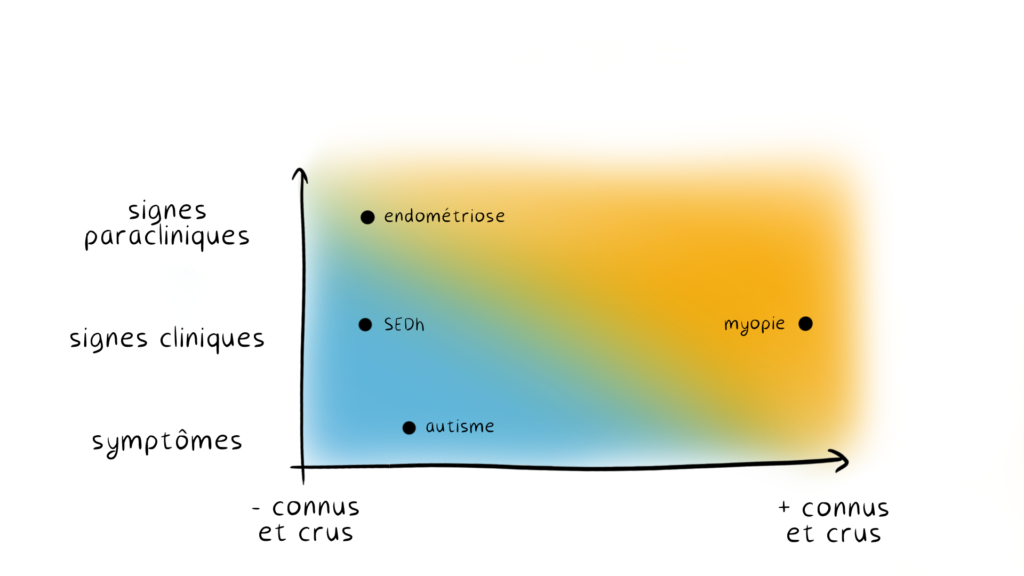
D’un côté : « Est-ce qu’ils se basent plutôt sur des symptômes, ou des signes cliniques, ou des signes paracliniques ? »
Et de l’autre : « Est-ce qu’ils sont peu ou mal connus des médecins non spécialisés ? »
Par exemple, l’autisme est quasi-exclusivement diagnostiqué sur la base de symptômes et est assez mal connue des médecins non spécialisés. Ce n’est pas le désert non plus ils en ont entendu parler, mais ils s’en font souvent une idée assez vague ou fausse.
L’endométriose quant à elle se diagnostique par des signes paracliniques, mais est très mal connue des médecins (ou très mal crue des médecins).
La myopie se base principalement sur des symptômes et des signes cliniques, mais est très bien connue des médecins.
Le SEDh quant à lui se base en même temps sur des signes cliniques, paracliniques et sur des symptômes, et est très mal connue des médecins, etc.
Et plus un diagnostic se situe en bas à gauche du graphique, donc plus il se base sur des symptômes et moins il est connu des médecins non spécialisés, moins les médecins vous réussir à le poser rapidement et efficacement, et plus les malades vont avoir des avantages dans le processus diagnostique par rapport aux médecins.
Et inversement, plus un diagnostic se situe en haut à droite du graphique, donc plus il se base sur des signes paracliniques, et plus il est connu des médecins non spécialisés, plus les médecins vont pouvoir reconnaître et poser facilement le diagnostic, et moins les malades vont, et pouvoir, et avoir besoin de s’autodiagnostiquer.
Tout en sachant que faire partie d’une population discriminée peut faire bouger les points sur le tableau. Par exemple les personnes grosses subissent en général un plus fort retard diagnostic, parce que tous leurs problèmes de santé sont mis sur leur poids sans chercher plus loin. Ainsi, le fait qu’une personne soit grosse peut faire bouger les points sur le graphique de « diagnostic bien cru par les médecins » à « diagnostic peu cru par les médecins ».
Pour moi, au vu des éléments présenté dans cette vidéo, ça n’a pas vraiment de sens de parler de « la fiabilité de l’autodiagnostic en général ». J’avais déjà abordé cette question dans l’épisode précédent, donc je vous invite à le regarder si vous voulez plus de détails mais il y a des pathologies où l’on n’obtient plus facilement un diagnostic et d’autres où si l’on ne réclame pas à cor et à cri à voir un médecin spécialisé dans ce diagnostic en particulier pendant des années, on n’est jamais diagnostiqué·e.
Et du coup évidemment la question « Est-ce qu’un patient et plus ou moins à même qu’un médecin de poser un diagnostic sur lui-même ? » ne se répondent pas de la même manière suivant que la maladie appartient plutôt à la première ou à la deuxième catégorie.
Mais on constate aussi facilement que… c’est déjà ce qui se passe en fait. C’est-à-dire que les diagnostics particulièrement sujets à l’autodiagnostic sont déjà ceux qui n’ont pas beaucoup de signes paracliniques et/ou qui ne sont pas bien connus et reconnus par les médecins. Et ils sont aussi plus souvent le fait de personnes qui ont moins accès au diagnostic officiel à cause de contraintes socio-économiques.
Donc ce que je constate personnellement, c’est que la pratique de l’autodiagnostic tend à s’autoréguler, et à exister là où elle peut exister, et là où elle a besoin d’exister, tout simplement.
S.2 L’incertitude, ça marche dans les deux sens
Si l’on ne peut pas affirmer que l’autodiagnostic est très fiable, on ne peut pas affirmer l’inverse non plus. Et quoi qu’il en soit, les arguments comme :
« Les médecins connaissent forcément mieux cette maladie. »
« Les médecins sont forcément plus à même de voir les symptômes et les signes que les malades. »
« Les médecins sont forcément moins biaisé·es que les patients. »
sont tout simplement factuellement faux. Ce ne sont pas des bons arguments contre l’autodiagnostic d’une manière générale.
S.3 L’incertitude, ça marche dans les deux sens (bis)
Tout comme pour l’autodiagnostic, je n’ai pas trouvé de source scientifique sur la fiabilité des diagnostics officiel.
J’ai donc tenté un truc qui, je le sais, n’a pas une rigueur scientifique exceptionnelle : j’ai fait un questionnaire sur internet auquel environ 1000 personnes handicapées et ou malades chroniques ont répondu.
Dans celles d’entre elles qui ont reçu des diagnostics officiels, ou à qui on a officiellement dit qu’elles n’étaient pas concernées par un diagnostic, 83% ont vécu des erreurs diagnostic. QUATRE-VINGT-TROIS POURCENT C’est énorme.
Et ça ne compte que les personnes pour lesquelles on est absolument certain qu’il y a eu une erreur, puisque plusieurs médecins affirment des choses qui sont contradictoires, donc il y en a au moins forcément un qui se trompe. Toutes les personnes qui ont vécu des erreurs diagnostiques mais qu’ils ne le savent pas, ou qui le savent mais qui ne peuvent pas le prouver, ne sont pas comptées dans les 83 % et sont dans les 17 % restants.
Je ne sais pas si vous vous rendez compte ce que ça représente.
Evidemment mon échantillon est peut-être biaisé, mais même dans ce cas-là ça veut dire qu’il y a une certaine partie de la population handicapée qui a ces taux-là, et c’est déjà effrayant. Mais surtout, même si le taux dans la population handicapée globale est deux, trois, ou même quatre fois plus faible que celui dit j’ai constaté ici, ça reste absolument faramineux.
Si les résultats de mon enquête sont quatre fois plus élevé que la réalité, on reste quand même avec deux millions et demi de personnes qui vivent des erreurs diagnostics en France.
C’est plus que la population de Paris.
Je vous mettrais évidemment dans les annexes un article que j’ai rédigé sur le sondage, tous les résultats plus en détails et les biais qu’il peut y avoir, et je vous mettrai aussi un lien vers un masterpost que j’ai créée pour rassembler les témoignages que je vois ou que je reçois d’erreur diagnostic chez des personnes handicapées ou malades chroniques.
Encore une fois je sais bien que les exemples n’ont pas valeur de statistiques, mais sachant qu’on n’a pas de statistiques ça me paraît quand même intéressant de s’y pencher.
Conclusion
Alors oui, probablement que des fois des autodiagnostic sont faux. Mais la vérité c’est qu’on n’a aucune idée de si c’est courant ou pas, et rien ne nous indique que ce soit le cas à ma connaissance. Mais surtout un certain nombre de données montrent que, quoi qu’il en soit, ils répondent à un besoin, et à une absence de prise en charge et de reconnaissance de la part du corps médical, et que donc ils sont utiles.
Et la deuxième chose c’est également que les diagnostics officiels aussi sont bourrés d’erreurs, et pourtant ils font bien moins l’objet de critiques, et leur autorité et très peu remise en question.
L’autodiagnostic et le diagnostic officiel sont des outils. Ils ont chacun leurs forces et leurs défauts ils ont chacun des limites et des applications qui sont différentes. Ils sont le plus utiles et le plus fiable dans des situations qui sont différentes. Je ne pense pas que ça ait vraiment de sens d’essayer de les hiérarchiser en fait, surtout quand on constate que, dans la majorité des cas, idéalement ce qui fonctionnerait le mieux c’est de les faire marcher ensemble. Pour avoir le meilleur des connaissances empiriques et personnelles et du temps de recherche des patients et du savoir général et des outils du corps médical. Même on le sait évidemment, ça n’est pas toujours possible. Il s’agit juste de deux outils qui sont différents, et souvent complémentaires.
Est-ce que l’autodiagnostic est un outil parfait ? Non !
Est-ce que l’autodiagnostic est nécessaire ? Aujourd’hui, dans beaucoup de cas, oui.
Est-ce que l’autodiagnostic est moins fiable que le diagnostic officiel ? Aujourd’hui, rien ne nous permet de l’affirmer.
Est-ce que le diagnostic officiel est parfait ? Non plus !
Est-ce que le diagnostic officiel est nécessaire ? Aujourd’hui, dans un certain nombre de cas, oui.
Est-ce que le diagnostic officiel est plus fiable que l’autodiagnostic ? Aujourd’hui, rien ne nous permet de l’affirmer.
Et si vous êtes prompts à soulever les biais et les limites de l’autodiagnostic dès que vous en avez l’occasion, mais que vous ne le fait jamais pour le diagnostic officiel, demandez-vous : Est-ce que c’est vraiment la fiabilité de l’autodiagnostic qui vous intéresse ?
Je vous laisse y penser dans votre coin, ce sera le sujet du quatrième épisode de la série.
Outro
En attendant on se retrouve dans deux semaines pour le troisième, où l’on parlera un peu plus en détail des limites et dangers de l’autodiagnostic, et de comment on peut y remédier, histoire de faire ça correctement.
Ceci étant dit si vous avez appris des choses intéressantes dans cet article, n’hésitez pas le partager autour de vous. Avant de partir je vous rappelle l’existence de uTip, qui est la plateforme sur laquelle vous pouvez soutenir mon travail si vous le souhaitez et si vous le pouvez, par un don ou par un achat sur le shop. Le lien est ici. YouTube et ces articles c’est mon travail à plein temps, l’argent de uTip c’est avec ça que je paye mes courses pour manger, donc c’est vraiment important et je vous remercie si vous faites partie des gens qui me soutenez. Sur ce je vous souhaite une bonne fin de journée et à dans deux semaines !
Annexes
Le site d’Igor Thiriez : https://igorthiriez.com/
Le résumé de mon sondage sur les erreurs diagnostics : https://alistairh.fr/index.php/sondage-erreurs/
Mon masterpost de témoignages d’erreurs médicale et de refus de soin (note : je n’ai pas fini d’y ajouter tous les messages reçu pendant le sondage, mais c’est déjà une bonne base !) : https://alistairh.fr/index.php/masterpost-erreurs/
Je parle du SED comme n’étant pas une maladie rare, en réalité pour être plus précis tous le monde n’est pas d’accord sur la prévalence de la maladie et donc sur sa rareté. Cela est par ailleurs lié au fluctuation des critères diagnsotic : suivant les critère utilisées, la maladie est ou non une maladie rare, et ne bénéficie pas des même aide financières pour la recherche, ni de la même méthodologie. C’est aussi l’une des raisons de la création du diag HSD, qui permet d’évacuer du diag SEDh un certains nombre de patient pour que le diagnostic reste rare, tout en reconnaissant (plus ou moins) que les personnes sont malade. C’est une sujet assez complexe qui méritrai surement une vidéo entière, raison pour laquelle je ne détail pas plus dans celle-ci. voir cette article : https://sedinfrance.org/les-criteres-de-diagnostic-du-sedh-sed-hypermobile-depuis-2017/ et celui-ci : https://sedinfrance.org/sia-revele-etre-atteinte-dun-syndrome-dehlers-danlos/
A titre indicatif, les personnes atteintes de malade rare en France sont estimée être 3 millions (4,5% de ma population et l’équivalent de 25% du nombre de personnes handicapée), donc les médecins spécialistes doivent de toute façon connaître les maladies rare, qui sont une part central de leur travail : https://solidarites-sante.gouv.fr/soins-et-maladies/prises-en-charge-specialisees/maladies-rares/article/les-maladies-rares
L’article du professeur Hamonet contenant son témoignage sur les personnes autodiag SEDh par internet : http://claude.hamonet.free.fr/fr/art_sed_clinique.htm
Un article sur les débat autour des méthodes de diagnostics du SEDh, et son rejet par le corps médical : https://www.louvainmedical.be/fr/article/syndrome-dehlers-danlos-de-type-hypermobile-mise-au-point-des-signes-symptomes-et
Pour faire les calculs lié à mon sondage j’utilise le nombre de 12 millions de personnes handicapées en France. C’est une chiffre que j’ai vu utilisé par de nombreuse association, ici par exemple l’OCRIP : https://www.ocirp.fr/actualites/les-chiffres-cles-du-handicap-en-france mais je n’ai pu retrouver les sources originelles citées par les organisme en question. Ceci étant dit il correspond au type de pourcentage que l’on retrouve dans d’autres études plus global comme celle-ci par l’OMS: https://www.who.int/disabilities/world_report/2011/report.pdf Sans pouvoir en attester la source exact, ces paramètres font que je considère ce chiffre comme crédible et que je choisis de l’utilisé en l’absence de meilleure source.
L’effet Barnum : https://www.youtube.com/watch?v=pQeot9KGK0o
Les biais de confirmation : https://www.youtube.com/watch?v=6cxEu-OP5mM
L’erreur fondamentale d’attribution : https://www.youtube.com/watch?v=mrXtwcGkroI
Le biais d’optimisme appliqué à la santé : https://www.youtube.com/watch?v=OoIYf87xYvM
Un article sur le syndrome méditerranéen : https://www.rtbf.be/info/article/detail_naomi-musenge-et-le-syndrome-mediterraneen-safia-kessas?id=9918067
Aux USA, les nouveaux-nés noirs meurent trois fois plus que les nouveaux-nés blancs lorsqu’il sont confié à des médecins blancs : https://edition.cnn.com/2020/08/18/health/black-babies-mortality-rate-doctors-study-wellness-scli-intl/index.html
Un article sur la grossophobie médicale : https://www.liberation.fr/france/2016/01/08/grossophobie-medicale-c-est-une-angoisse-a-chaque-fois-que-je-dois-consulter_1424927
Un article sur l’expérience de Rosenhan, qui démontre les graves limites des médecins pour poser des diagnostics en psychiatrie, là où par ailleurs les patients se sont révélés plus efficaces : https://www.cairn.info/revue-sud-nord-2009-1-page-73.htm#
il y a une erreur de lien pour le site d’igor thiriez
C’est corrigé, merci !
bonjour je souhaiterais savoir quels est le nom de la serie sur l’auto diagnostique
Bonjour, il n’y a pas de nom spécifique. C’est juste L’autodiagnostic. Il y a deux épisodes, celui ci et le précédent : http://alistairh.fr/autodiag-1/